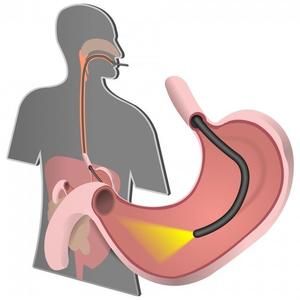
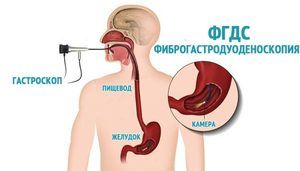
 FGDS (fibroesophagogastroduodenoscopy) je lékařský postup zahrnující vizuální vyšetření dutiny horního zažívacího traktu pomocí speciálního zařízení - endoskopu. Nejčastěji lékař předepisuje žaludeční FGD, která ukazuje stav sliznice orgánu a odhaluje přítomnost patologií. Dalším názvem pro toto vyšetření je gastroskopie.
FGDS (fibroesophagogastroduodenoscopy) je lékařský postup zahrnující vizuální vyšetření dutiny horního zažívacího traktu pomocí speciálního zařízení - endoskopu. Nejčastěji lékař předepisuje žaludeční FGD, která ukazuje stav sliznice orgánu a odhaluje přítomnost patologií. Dalším názvem pro toto vyšetření je gastroskopie.
Základy postupu
Studie žaludku s polykáním sondy má doposud nejvyšší informační obsah, protože vám umožňuje vidět stav stěn orgánu zevnitř. Moderní vybavení poskytuje nejen obraz ve vysokém rozlišení, ale také vám umožňuje provádět některé terapeutické manipulace , včetně:
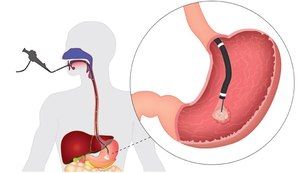 tkáňová biopsie;
tkáňová biopsie;- stanovení kyselosti žaludeční šťávy;
- odstraňování polypů;
- odstranění cizího tělesa ze žaludku;
- prohlubnutí jícnu (rozšíření zúžené oblasti);
- odběr materiálu pro test na přítomnost patogenní bakterie - Helicobacter pylori;
- topické nebo injekční podávání léčiva;
- kauterizace krevních cév k zastavení krvácení.
Gastroskopie je proto předepisována nejen pro účely diagnostiky, ale také pro léčbu, je-li přítomnost určitých zranění v orgánu známa předem. V případě potřeby se však může lékař rozhodnout během léčby provést terapeutická opatření.
 V současné době se aktivně vyvíjejí analogy klasického postupu FGDS. Kapsulární gastroskopie je považována za nejproduktivnější náhradu, která může také ukazovat na jasný obraz stavu žaludeční sliznice, ale neumožňuje cíleně prozkoumat žádnou část orgánu.
V současné době se aktivně vyvíjejí analogy klasického postupu FGDS. Kapsulární gastroskopie je považována za nejproduktivnější náhradu, která může také ukazovat na jasný obraz stavu žaludeční sliznice, ale neumožňuje cíleně prozkoumat žádnou část orgánu.
Místo dlouhé trubice s objektivem člověk spolkne malou pilulku, vybavenou senzorem a videokamerou. Díky přirozené peristaltice se takové zařízení pomalu pohybuje podél gastrointestinálního traktu a zaznamenává vizuální obrázek po dobu 7 až 8 hodin. Na rozdíl od klasických FGDS lékař kontroluje stav orgánu na samém konci vyšetření, když jsou data čtena z kapsle.
Dekódování názvu
V závislosti na účelu studie (je nutné prozkoumat celou část trávicí trubice mezi hltanem a jejunem nebo její konkrétní částí) může zkratka FGDS znít jinak. Celý termín je posloupnost sémantických fragmentů, které jsou dešifrovány následovně:
- „Fiber“ (od lat. Fiber) - charakterizuje materiál (optické vlákno), ze kterého je sonda vyrobena;
- "Esophago" - předpona označující jícen;
- "Gastro" - mluví o studii žaludku;
- „Duodeno“ - latinské označení dvanácterníku;
- „Skokpiya“ (z řeckého „skopeo“ - vzhled) - znamená vizuální kontrolu.
Význam FGDS lze tedy dešifrovat jako „vizuální vyšetření dvanáctníku, žaludku a jícnu pomocí zařízení s optickými vlákny“. Pokud je vyšetření neúplné, může být název zkrácen, což znamená pouze vyšetřované orgány: fibrogastroduodenoscopy, fibrogastroscopy (FGS).
Stručný historický přehled
První aparát trávicího traktu byl vynalezen v roce 1806 Philippe Bozzini. Zařízení sestávalo ze zrcadel, pevné trubice a svíčky používané jako osvětlení. Provedení postupu s takovým zařízením vyžadovalo obrovské úsilí a umožnilo vidět pouze malou část jícnu. Svíčka mohla snadno vést k popáleninám sliznice, a proto byla následně nahrazena žárovkou.
V roce 1870 L. Waldenburg vyvinul tuhý ezofagoskop schopný projít až do hloubky 12 cm. Zařízení umožnilo detekovat nádorové formace jícnu a extrahovat z něj cizí předměty.
První flexibilní endoskop byl vynalezen v roce 1911 Jorshem Wolfem a Schindler v roce 1932 navrhl dlouhý 78-cm gastroskop, který umožňuje plně prozkoumat stěny žaludku. Od roku 1945 začala hromadná výroba flexibilních endoskopů vybavených zvětšovacími čočkami.
Zařízení moderního gastroskopu
 Moderní gastroskop je komplexní opticko-mechanické osvětlovací zařízení vybavené mikro objektivem nebo videokamerou. Speciální rukojeť umožňuje ovládat distální konec hadice a ohýbat ji ve správném směru. Ve středu zkumavky je speciální kanál pro nástroje používané při terapeutických manipulacích.
Moderní gastroskop je komplexní opticko-mechanické osvětlovací zařízení vybavené mikro objektivem nebo videokamerou. Speciální rukojeť umožňuje ovládat distální konec hadice a ohýbat ji ve správném směru. Ve středu zkumavky je speciální kanál pro nástroje používané při terapeutických manipulacích.
Tloušťka pracovní části endoskopu (ta, která je zavedena pacientovi dovnitř) nepřesahuje jeden centimetr. Jako povlak kabelu se používá speciální pryž, která nebrání flexibilitě. Pokud je distální konec vybaven mikroobjektivem, může být obraz viděn okulárem endoskopu a obraz je okamžitě zobrazen na monitoru z videokamery.
Diagnostické použití
Stav a fungování žaludku lze studovat dvěma způsoby: instrumentálními a laboratorními testy. První skupina metod má v diagnostice prvořadý význam a je založena na posouzení morfologické struktury orgánu a stavu jeho tkání, jakož i na analýze obsahu dutin.
Laboratorní studie identifikují onemocnění žaludku na základě biochemických a imunologických parametrů krve, pohybů střev a trávicích tekutin (žaludeční šťáva, sliny). Výsledky takových analýz se obvykle používají k potvrzení nebo objasnění již provedené diagnózy. Gastroskopie je hlavní metodou instrumentálního vyšetření žaludku. Jasná a podrobná vizualizace vnitřního povrchu orgánu umožňuje identifikovat defekty, které nelze detekovat pomocí fluoroskopie nebo ultrazvuku. Na základě výsledků gastroskopie jsou diagnostikovány následující patologie:
 atony - ztráta svalového tónu stěn žaludku;
atony - ztráta svalového tónu stěn žaludku;- zánět sliznice různých etiologií, včetně akutní a chronické gastritidy;
- gastroezofagické a duodenogastrické refluxy - vniknutí obsahu ze žaludku do jícnu nebo z dvanáctníku do žaludku;
- potravní překážka;
- deformační změny na sliznici (polypy, jizvy, benigní nádory);
- žaludeční vřed;
- mechanické poškození;
- přerušení žaludečního svěrače;
- slizniční eroze - mělké vadné útvary, které se hojí bez zjizvení;
- onkologie;
- přítomnost cizích předmětů;
- přítomnost ložisek krvácení;
- ezofagitida - zánět stěn jícnu.
Navzdory vysokému informačnímu obsahu endoskopie nelze u některých nemocí diagnostikovat její pomoc, zejména když lékař potřebuje vidět trojrozměrný obraz orgánu nebo vyhodnotit stav všech vrstev žaludeční stěny, nejen sliznice. Například rentgenové vyšetření je nezbytné k detekci pneumózy (onemocnění spojené se zvýšeným obsahem vzduchu v žaludku).
Na základě výsledků toho, co ukazuje gastroskopie žaludku, provede lékař, který vydal směr, konečnou diagnózu a předepíše léčbu. Pokud není obraz patologie dostatečně jasný, pak se FGDS doplní řadou klinických testů.
Indikace pro jmenování gastroskopie
Důvodem pro gastroskopii mohou být nejen závažné závažné příznaky, ale také jakékoli informace naznačující možné porušení trávicího systému. Existuje řada důvodů, které ukazují na potřebu zkontrolovat žaludek. FGDS předepisuje lékař nebo gastroenterolog v následujících případech:
- přítomnost bolesti v horní části jícnu;
 stížnosti na pálení žáhy a časté říhání, podezření na gastritidu;
stížnosti na pálení žáhy a časté říhání, podezření na gastritidu;- prudké snížení nebo nedostatek chuti k jídlu;
- hubnutí nesouvisí s nedostatkem výživy;
- nevolnost, zvracení, nepohodlí v břiše;
- obtíže nebo bolest při polykání (dysfagie);
- poškození sliznice v důsledku chemického popálení nebo jedovaté látky;
- požití cizího předmětu v žaludku;
- podezření na onkologii;
- přítomnost příčin, které nepřímo označují patologii gastrointestinálního traktu;
- jako kontrola chronických onemocnění žaludku;
- za účelem kontroly před břišní operací.
Někdy může být postup proveden pro preventivní účely. Toto opatření je doporučeno pro lidi, kteří podstoupili gastrointestinální chirurgii nebo mají genetickou predispozici k těžkým onemocněním žaludku. Do kategorie rizika spadají i osoby starší 40 let a pacienti užívající glukokortikoidy.
Gastroskopie nepoškozuje lidské zdraví a obecně nestanovila omezení četnosti vyšetření, jako je například rentgenová diagnostika. Proto záleží pouze na klinické nezbytnosti, jak často lze žaludeční FGS provádět, s výjimkou případů, kdy je kvůli určitým chorobám postup nebezpečný nebo kontraindikovaný.
Metodika
Podstatou metody je zavedení endoskopické hadice skrz ústní dutinu pacienta do jícnu a poté do žaludku. Tím, že řídí hlavu zařízení, lékař podrobně zkoumá stěny orgánu, dokud nedostane úplný obraz o jejich stavu. Postup se provádí ve speciálně vybavené kanceláři, ve které je gauč, gastroskop a monitor pro zobrazování obrázků. Informační obsah vyšetření a jeho pohodlí pro pacienta závisí na novosti zařízení, typu anestezie (obecné nebo místní) a zkušenosti endoskopa.
Pravidla pro přípravu
 Hlavním cílem přípravy na postup FGDS je úplně vyprázdnit žaludek z jídla. To je nezbytné, aby endoskop mohl pečlivě prozkoumat každý centimetr vnitřního povrchu orgánu a vyloučit nežádoucí projevy gag reflexu.
Hlavním cílem přípravy na postup FGDS je úplně vyprázdnit žaludek z jídla. To je nezbytné, aby endoskop mohl pečlivě prozkoumat každý centimetr vnitřního povrchu orgánu a vyloučit nežádoucí projevy gag reflexu.
Jíst by mělo být zastaveno 12 hodin před vyšetřením a zastavit pitnou vodu - po dobu 4-5 hodin. Několik dní před gastroskopií se doporučuje zdržet se konzumace kořeněných a mastných potravin, alkoholu, léků (poslední položka je obvykle dohodnuta s lékařem). V předvečer studia si nemůžete čistit zuby a kouřit.
Pokud má pacient onemocnění dýchacího nebo kardiovaskulárního systému nebo je alergický na léky, měl by na to endoskopa upozornit, aby se během postupu snížilo riziko možných komplikací.
Návrh průzkumu
 Přestože gastroskopie nezpůsobuje pacientovi bolest, jedná se o velmi nepříjemný postup doprovázený zvracením, slinění a nepohodlí v jícnu a žaludku. Kvůli neschopnosti úplně spolknout hadici, osoba může pociťovat panické pocity, jestliže on jasně nedodržuje instrukce lékaře. Proto je pacient předem informován o tom, jak se provádí žaludeční gastroskopie a jaká doporučení je třeba dodržovat, aby se minimalizovalo nepohodlí.
Přestože gastroskopie nezpůsobuje pacientovi bolest, jedná se o velmi nepříjemný postup doprovázený zvracením, slinění a nepohodlí v jícnu a žaludku. Kvůli neschopnosti úplně spolknout hadici, osoba může pociťovat panické pocity, jestliže on jasně nedodržuje instrukce lékaře. Proto je pacient předem informován o tom, jak se provádí žaludeční gastroskopie a jaká doporučení je třeba dodržovat, aby se minimalizovalo nepohodlí.
Silný reflex zvracení je obzvláště charakteristický pro postup využívající zastaralé modely gastroskopů, ale moderní tenké sondy rovněž nezaručují nepřítomnost nepříjemných pocitů, proto je před vyšetřením pacientovi podána anestézie. Nejčastěji se používá lokální anestézie, která zavlažuje hrdlo roztokem lidocoinu, což významně snižuje citlivost kořene jazyka. Pokud osoba není schopna nebo zásadně neochotná podstoupit gastroskopii, je podána injekce sedativního léku. V tomto případě jsou všechny lékařské manipulace prováděny ve snu.
Trvání diagnostického testu v žaludku je 5-10 minut a během provádění léčebných postupů - 20-30 minut. Úkolem pacienta (pokud je při vědomí) je po celou dobu zůstat v klidu, zhluboka dýchat a neprovádět polykání, pak bude postup co nejpohodlnější jak pro pacienta, tak pro lékaře.
Před zákrokem by měl člověk ležet na levé straně, položit hlavu na polštář nebo ručník a ruce na břicho nebo hruď. Kolena by měla být mírně zatažena do žaludku. Lékař vloží do úst pacienta plastový náustek, což mu neumožňuje kousnout hadici, a pak opatrně vloží distální konec endoskopu do hltanu. Aby trubice zařízení dobře vstoupila do jícnu, musí pacient provést jeden hluboký polykavý pohyb, po kterém lékař volně posouvá hadici dopředu, dokud nedosáhne žaludku.
V závislosti na typu zařízení (oční gastroskop nebo videoskop) lékař vidí obrázek okulárem nebo na monitoru. Aby bylo možné lépe prozkoumat stěny žaludku, obsahuje endoskopista hardware dodávku vzduchu, který narovná záhyby sliznice.
Po ověření je sonda pomalu a přesně odstraněna ze zažívacího traktu pacienta a výsledky jsou zaznamenány v protokolu FGDS. Toto je název zvláštní formy, ve které je stav žaludku popsán body. Parametry záznamu zahrnují barvu a strukturu povrchu stěny, množství hlenu a žaludeční šťávy, tvar a stav žaludečních chlopní, charakteristiku záhybů atd. Na konci protokolu endoskopista napíše závěr a provede předběžnou diagnózu.
Kontraindikace analýzy
Navzdory bezpečnosti metody existuje řada patologií, při kterých může tento postup vážně poškodit pacienta. Absolutní a relativní kontraindikace se rozlišují podle stupně rizika. První skupina zahrnuje stavy pacientů, ve kterých je striktně zakázána gastroskopie. Patří sem:
 hypertrofie (zvýšení) štítné žlázy;
hypertrofie (zvýšení) štítné žlázy;- závažné poruchy kardiovaskulárního systému (mrtvice, infarkt myokardu);
- přemístění jícnu v důsledku patologických procesů v mediastinu;
- akutní respirační nebo srdeční selhání;
- nízká koagulace krve;
- těžké zúžení, onkologie nebo křečové žíly jícnu;
- akutní forma bronchiálního astmatu.
Pokud u takových patologií existuje potřeba instrumentální diagnostiky žaludku, jsou FGD nahrazeny jinými metodami (ultrazvuk, fluoroskopie, polykání video pilulek). V případech, kdy pacient vyžaduje urgentní endoskopický zásah k odstranění cizích předmětů nebo k zastavení krvácení, je postup povolen v nemocnici.
Relativní kontraindikace nejsou pro gastroskopii přísnou překážkou, upozorňují však na možné komplikace během nebo po zákroku. Stupeň rizika závisí na vlastnostech těla konkrétního pacienta. Tyto kontraindikace zahrnují:
- vážné duševní poruchy;
- hypertenzní krize;
- těžká forma nachlazení;
- angina pectoris;
- čtvrtý stupeň obezity;
- hypertrofie krčních lymfatických uzlin;
- akutní infekční a zánětlivá onemocnění hltanu, mandlí nebo hrtanu.
Na základě závažnosti anamnézy je rozhodnuto dočasně odložit postup nebo uchýlit se k jiným diagnostickým metodám. Pokud lékař přesto předepíše gastroskopii, může ji pacient podstoupit ambulantně (bez umístění v nemocnici).