- Co je léčba trombolýzou
- Druhy řízení
- Indikace pro
- Kontraindikace postupu
- Trombolytické podmínky léčby
- Léky pro podávání
- Možné komplikace
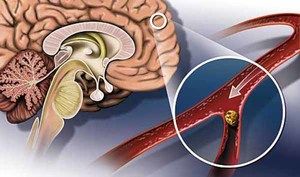 S věkem každá osoba do určité míry nosí důležité tělesné systémy. A nejčastěji se starší lidé potýkají s ischemickou mozkovou mozkovou příhodou, která je způsobena četnými vnitřními a vnějšími faktory. Hlavní příčinou patologie je narušení krevního oběhu a zablokování mozkových cév krevní sraženinou.
S věkem každá osoba do určité míry nosí důležité tělesné systémy. A nejčastěji se starší lidé potýkají s ischemickou mozkovou mozkovou příhodou, která je způsobena četnými vnitřními a vnějšími faktory. Hlavní příčinou patologie je narušení krevního oběhu a zablokování mozkových cév krevní sraženinou.
Takové závažné onemocnění vždy vyvolává nevratné následky. V důsledku toho je poškozena určitá část mozku - ischemické jádro. V prvních minutách po cévní mozkové příhodě si poškozené mozkové buňky stále zachovávají svoji životně důležitou aktivitu, ale pouze pokud se včas pokusí normalizovat krevní oběh a odstranit krevní sraženiny. Trombolýza je považována za inovativní a nejúčinnější metodu léčby ischemické mrtvice.
Co je léčba trombolýzou
Každý ví, že mozková mrtvice je velmi nebezpečná nemoc a je plná nezvratných zdravotních následků. Ne každý však chápe, že i při ischemické mozkové mrtvici bude výsledek nemoci do značné míry záviset na několika základních nuancích. Konkrétně ze správné léčby a hlavně chirurgického lékařského zákroku.
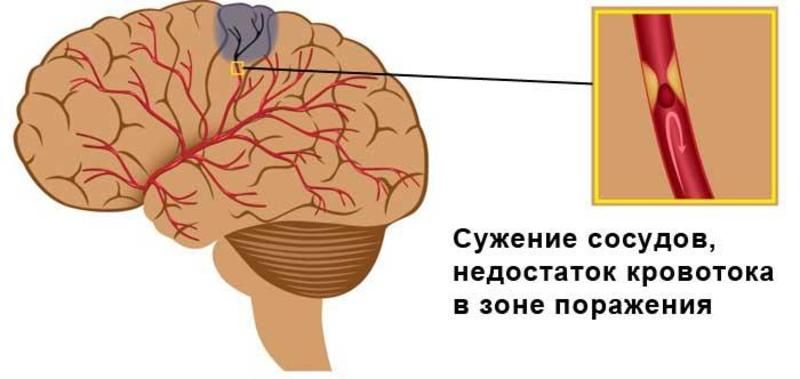
Postižené mozkové buňky, i při mrtvici, neumírají okamžitě - v oblasti ischemického jádra zůstávají životaschopné po dobu nejméně 6-8 minut, zatímco buňky v sousední mozkové tkáni fungují tři až šest hodin, a ve výjimečných případech až několik dní včetně. Pokud se v těchto časových intervalech obnoví krevní oběh v mozku, neurony se budou moci vrátit k normálu. Za tímto účelem je obvyklé používat trombolýzu v medicíně.
Trombolytická terapie je postup, jehož účelem je zavádění speciálních léků do poškozených tepen mozku, které mohou rychle rozpustit trombus, který vznikl, a obnovit krevní oběh. Díky této technice mají pacienti skutečnou šanci na zotavení. Hlavní podmínkou trombolýzy je použití v prvních hodinách po útoku na cévní mozkovou příhodu.
Druhy řízení
V současné době existují dva hlavní typy léčby pomocí trombolytické terapie. Každá z nich má své vlastní charakteristiky a indikace pro dirigování .
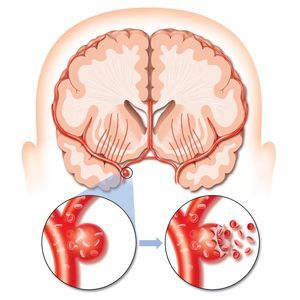 Selektivní trombolýza . Tento typ léčby představuje zavedení léků přímo do lumenu patologické žíly. Lék se podává pomocí speciálního katétru. Injekce léčiva se vždy provádí pouze v oblasti lokalizace trombu. Během podávání léku lékař průběžně monitoruje proces pomocí mozkové angiografie. Samotný postup netrvá déle než dvě hodiny. Hlavními výhodami této techniky jsou vysoká přesnost podávání léčiva, neustálé sledování procesu pomocí rentgenového záření, přesný účinek na krevní sraženinu a absence potřeby tkáňové disekce.
Selektivní trombolýza . Tento typ léčby představuje zavedení léků přímo do lumenu patologické žíly. Lék se podává pomocí speciálního katétru. Injekce léčiva se vždy provádí pouze v oblasti lokalizace trombu. Během podávání léku lékař průběžně monitoruje proces pomocí mozkové angiografie. Samotný postup netrvá déle než dvě hodiny. Hlavními výhodami této techniky jsou vysoká přesnost podávání léčiva, neustálé sledování procesu pomocí rentgenového záření, přesný účinek na krevní sraženinu a absence potřeby tkáňové disekce.- Systémová trombolýza . Tato technika se používá pouze tehdy, není-li možné určit místo vzniku krevní sraženiny. V tomto případě je léčivo injikováno do žilové dutiny kapátkem. Hlavní výhodou této techniky je to, že když vstoupí do žíly, je léčivo distribuováno v krevním řečišti a na cestě rozpouští všechny existující krevní sraženiny. Navíc takový postup netrvá déle než hodinu. Jedinou významnou nevýhodou terapie je, že existuje vysoká pravděpodobnost otevření krvácení po ní.
Obě metody lze použít pouze po důkladné diagnóze. Výběr trombolytik pro resorpci krevních sraženin určuje odborník, protože některá léčiva mohou způsobit komplikace nebo alergické reakce.
Indikace pro
Navzdory skutečnosti, že mozková trombolýza je vysoce účinná, má postup přísné indikace. To je způsobeno skutečností, že tento typ terapie má některé komplikace, které nejčastěji vznikají v důsledku ignorování indikací pro její implementaci. Trombolytické ošetření lze provést pouze tehdy, pokud:
 pacient starší osmnácti let;
pacient starší osmnácti let;- v době léčby není zcela zřejmé zlepšení stavu pacienta;
- diagnóza (ischemická mozková mrtvice) byla přesně potvrzena;
- interval od okamžiku útoku není od tří do šesti hodin;
- existuje přesné vyloučení diagnózy hemoragické mrtvice;
- příznaky spontánně nesnižují;
- V posledních čtrnácti dnech nebyla provedena závažná operace;
- v posledních třech měsících nedošlo k traumatickému poškození mozku, infarktu myokardu nebo gastrointestinálnímu krvácení;
- byla provedena důkladná diagnóza stavu pacienta;
- neexistují žádné možné kontraindikace postupu.
Je velmi důležité si uvědomit, že pokud je ischemická mrtvice mozku zaměněna s hemoragií a je provedena trombolýza, pak tento postup povede k smrti. Důvodem je skutečnost, že zavedení trombolytik významně zvyšuje pravděpodobnost krvácení, a to je nepřijatelné s hemoragickou formou patologie.
Kontraindikace postupu
Trombolytická léčba má mnoho závažných kontraindikací, které musí lékař vzít v úvahu před ustanovením postupu. Určitě byste o nich měli vědět, protože jinak mohou nastat fatální následky nevratných komplikací. Proto se tento postup nikdy neprovádí, pokud:
- pacient má opakovanou mrtvici;
- vysoký krevní tlak - přes 185 mm / RT. Art. na systole a také na 110 mm / RT. Art. na diastole;
- dochází k mírnému zlepšení příznaků neurologických abnormalit;
- pacient je v kómatu;
- odhalil malý počet destiček (méně než 100 000);
- klinické zlepšení nastává 3-6 hodin po mozkové mrtvici;
 několik měsíců před mrtvicí byla provedena komplexní operace;
několik měsíců před mrtvicí byla provedena komplexní operace;- v důsledku zákroku existuje vysoká pravděpodobnost disekce aorty;
- pacient má epilepsii;
- deset dní před mrtvicí došlo k zástavě srdce;
- pacient má špatnou krevní srážlivost;
- v posledních třech týdnech došlo k vnitřnímu krvácení;
- existují ulcerativní léze gastrointestinálního traktu a další degenerativní odchylky;
- pacient má diabetes bez ohledu na stadium;
- existují odchylky od normy v hodnotách glukózy;
- existují závažné patologie jater nebo ledvin.
Některé kontraindikace jsou relativní, proto rozhodnutí o provedení trombolytické terapie rozhoduje lékař individuálně v závislosti na aktuálním stavu pacienta.
Trombolytické podmínky léčby
Léčba se vždy provádí v nemocnici pod pečlivým dohledem lékaře. Pro tohoto pacienta je umístěn do cévního oddělení, kde by měla být umístěna jednotka intenzivní péče nebo jednotka neuroresuscitace s veškerým potřebným vybavením.
Zákrok se provádí vždy po důkladné diagnóze přicházejícího pacienta. Hlavními diagnostickými opatřeními jsou MRI nebo CT sken mozku, krevní test, transkraniální dopplerografie a vyšetření TCD.
Vyžaduje se test srážení krve a hladina glukózy a v případě potřeby se studuje další důležitý krevní obraz. Kromě toho je pacient vyšetřen pomocí škály tahů. Pokud je součet bodů na této stupnici 25 nebo vyšší, pak bude postup pacientovi zcela kontraindikován.

Po provedení všech nezbytných diagnostických opatření a laboratorních testů bude lékař schopen provést konečnou diagnózu a zvolit metodu trombolytické terapie.
Technika postupu spočívá v pomalém zavádění vybraného léčiva do postižené tepny, aby se rozpustil trombus. Trombolytikum může být podáváno intravenózně nebo katétrem. Ať už si však lékař zvolí jakoukoli léčebnou technologii, účinnost bude přímo záviset na jeho profesionalitě.
Léky pro podávání
Účinnost postupu závisí nejen na kvalifikaci odborníka, který ho provádí, ale také na kvalitě léčiv vstřikovaných do žíly. Přes hojnost různých trombolytik nejsou všechny léky stejně účinné. Existuje několik hlavních skupin léků, které se nejčastěji používají během trombolytické terapie .
- Rychlého pozitivního výsledku lze dosáhnout při použití léku "Prourokináza" během postupu. Tento lék však není vhodný pro pacienty, kteří mají špatné srážení krve nebo existuje riziko mozkového krvácení.
- Nejbezpečnější a zároveň neméně efektivní a efektivní jsou přípravky Alteplaza nebo Aktilize, které jsou schopny v krátké době zmírnit stav pacienta. Lze použít 5-6 hodin po nástupu prvních příznaků ischemické cévní mozkové příhody. Pro léčbu těmito léky je však vyžadován heparin.
- Nová generace léků "Anistreplaza", "Tenecteplasa" a "Metalizace" nevyžaduje po podání heparin, což výrazně zjednodušuje proces léčby pacienta. Kromě toho je v důsledku intravenózního podání léčiva minimalizována pravděpodobnost vzniku alergických reakcí.
- Lék staré generace, streptokináza, se používá zřídka. Je to nejjednodušší a nejlevnější z existujících analogů a současně má lék silný trombolytický účinek. Je schopen vyvolat závažné alergické reakce a vyvolat vývoj hematomů, proto se streptokináza používá ve vzácných případech a ne vícekrát.
- Droga „Urokináza“ je relativně nová droga se silným účinkem. Míra přežití je výrazně vyšší než jejich protějšky (nejméně patnáct procent). Avšak heparin je vyžadován k léčbě ischemické mrtvice pomocí Urokinázy.
Uvedené přípravky se skládají převážně z přírodních složek. Bez ohledu na složení a terapeutický účinek je však přísně zakázáno používat je k eliminaci příznaků mozkové mrtvice. Trombolytika mají mnoho kontraindikací a vedlejších účinků, které musí lékař vzít v úvahu před intravenózním podáním léčiva.

Možné komplikace
Pravděpodobnost komplikací vyplývajících z léčby je minimální a činí pouze 10-12 procent z celkového počtu případů.
Ale bez ohledu na to je vždy důležité dodržovat bezpečnostní opatření a postup provádět pod dohledem zkušeného lékaře.
Vedlejší účinky, které se někdy vyskytnou po léčbě, lze vyjádřit takto:
 nefunkční srdeční frekvence;
nefunkční srdeční frekvence;- významné snížení krevního tlaku;
- zvýšení teploty na malé značky - 37–38 stupňů, což je zpravidla po zákroku normální stav;
- akutní srdeční selhání;
- alergie na injekční drogy;
- cévní mozková příhoda nastane, pokud pacient nebyl okamžitě diagnostikován hemoragickým poškozením mozkových tkání;
- objev krvácení, interního i externího, v důsledku špatné koagulace krve.
Pokud jde o smrt, jedná se o velmi vzácnou praxi, která se vyskytuje hlavně u starších pacientů. V každém případě léčení takového vážného onemocnění, jako je ischemická mozková mrtvice, vyžaduje vždy integrovaný přístup a odborný dohled.