- Etiologie a typy patologie
- Klinické projevy nemoci
- Povinné diagnostické postupy
- Účinná udržovací terapie
- Prognózy a preventivní opatření
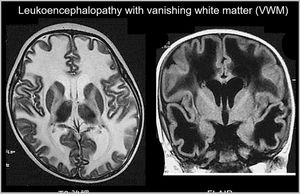 Leukoencefalopatie je patologie, která poškozuje bílou hmotu mozku a je běžnější ve stáří. Původ nemoci není zcela pochopen, ale z výsledků nedávných studií je zřejmé, že jedním z důvodů je aktivace poliomaviru. Dříve byla taková diagnóza stanovena poměrně zřídka a hlavně u pacientů s HIV je dnes diagnostikována leukoencefalopatie mnohem častěji.
Leukoencefalopatie je patologie, která poškozuje bílou hmotu mozku a je běžnější ve stáří. Původ nemoci není zcela pochopen, ale z výsledků nedávných studií je zřejmé, že jedním z důvodů je aktivace poliomaviru. Dříve byla taková diagnóza stanovena poměrně zřídka a hlavně u pacientů s HIV je dnes diagnostikována leukoencefalopatie mnohem častěji.
Etiologie a typy patologie
Vědci prokázali, že leukoencefalopatie se vyvíjí výhradně u lidí s přítomností polyomaviru v těle. A navzdory skutečnosti, že jsou infikováni 80% světové populace, se onemocnění vyvíjí velmi zřídka, protože aktivace viru vyžaduje řadu faktorů, z nichž hlavní je velmi slabá imunita.
Mezi faktory, které vyvolávají oslabení imunitního systému a následnou aktivaci viru s rozvojem leukoencefalopatie, se rozlišují:
- HIV / AIDS
- revmatoidní artritida;
 lymfhogranulomatóza;
lymfhogranulomatóza;- SLE (lupus erythematosus);
- leukémie a jiné podobné krevní patologie;
- sarkoidóza;
- hypertenze
- tuberkulóza
- onkologická onemocnění;
- použití monokanálových protilátek;
- užívání léků s imunosupresivním účinkem (například po transplantaci orgánů).
Specialisté rozdělují leukoencefalopatii na následující typy:
- Malé ohnisko (jemné zaostření) progresivní. Je doprovázena chronickými patologiemi mozkových cév. Nemoc postupuje a postupem času je ovlivněna bílá hmota. Malý fokální typ má vaskulární původ (malá fokální leukoencefalopatie, pravděpodobně cévního původu) a vyskytuje se hlavně u mužů starších než šedesáti let trpících hypertenzí. Do rizikových skupin jsou zařazeni také pacienti s dědičnou predispozicí. Malá ohnisková forma vede nejčastěji k rozvoji demence (demence).
- Multifokální typ progresivní vaskulární leukoencefalopatie. Patologický proces je založen na účinku virů na nervový systém, v důsledku čehož dochází k difúznímu poškození bílého mozku. Podobný jev nastává s vývojem infekce HIV. Jedním z důsledků procesu je rychlá smrt pacienta.
 Periventrikulární typ. K této formě dochází v důsledku cerebrální ischémie, díky níž se vyvíjí stálý nedostatek živin. Patologický proces v tomto případě ovlivňuje mozkový kmen, mozeček a další oddělení odpovědná za pohyb. U novorozenců je onemocnění častěji způsobeno předchozí hypoxií v prenatálním období. Nejnebezpečnější komplikací této formy je dětská mozková obrna.
Periventrikulární typ. K této formě dochází v důsledku cerebrální ischémie, díky níž se vyvíjí stálý nedostatek živin. Patologický proces v tomto případě ovlivňuje mozkový kmen, mozeček a další oddělení odpovědná za pohyb. U novorozenců je onemocnění častěji způsobeno předchozí hypoxií v prenatálním období. Nejnebezpečnější komplikací této formy je dětská mozková obrna.- Forma charakterizovaná zmizením bílé hmoty. Diagnostikováno v dětství. Toto onemocnění je spojeno s genovou mutací. Počáteční příznaky se objevují za 2-6 let. Mezi charakteristické znaky: epileptické záchvaty, paréza končetin, atrofie zrakového nervu, kognitivní porucha (snížená intelektuální úroveň, paměť atd.), U kojenců - zvracení, hypertermie, kóma, apnoe, nadměrná podrážděnost, mentální retardace, zvýšený tón končetin.
Klinické projevy nemoci
Symptomový komplex onemocnění přímo souvisí s umístěním léze a jejím typem. Na samém začátku procesu jsou klinické projevy vymazány a slabě vyjádřeny (minimální). Pacienti pociťují únavu, zhoršení intelektuální sféry a celkovou slabost, ale nepřikládají jí žádnou důležitost a všechno připisují běžné únavě.
Neuropsychiatrické příznaky se mohou objevit v různých časech v závislosti na individuálních charakteristikách pacienta. Pro některé to tedy bude trvat 2-3 dny, zatímco pro ostatní to bude trvat 3 týdny. Podezření na přítomnost leukoencefalopatie je založeno na detekci hlavních zjevných příznaků této patologie u pacienta:
- problémy s polykáním kvůli porušení reflexu při polykání;
 výskyt epileptických záchvatů;
výskyt epileptických záchvatů;- snížená mentální schopnost;
- časté záchvaty bolesti hlavy;
- emoční nestabilita;
- narušená koordinace motoru;
- útlak vědomí;
- výskyt vad řeči;
- snížení citlivosti;
- omezení motorických schopností;
- zrakové postižení.
V některých případech, kdy se léze nacházejí výhradně v míše, se dostanou do popředí páteřní příznaky, tj. Poruchy pohybového aparátu. Kognitivní porucha chybí.
Povinné diagnostické postupy
Kromě zjišťování 2-3 příznaků z výše uvedeného seznamu provádí zkušený neurolog průzkum, vyšetření a jmenuje průchod následujícími vyšetřeními:
- OAK (obecný krevní test);
- EEG
- ultrazvuková dopplerografie;
- MRI (magnetická rezonance). Je předepsáno identifikovat ložiska nemoci a určit jejich přesnou polohu. Kromě toho se tato metoda provádí také během léčby ke sledování MR obrazu vaskulární leukoencefalopatie a účinnosti terapie;
- PCR (polymerázová řetězová reakce). Technika molekulární genetické analýzy může nahradit traumatičtější mozkovou biopsii a také poskytuje přesné informace o přítomnosti / nepřítomnosti patologie a jejím vývoji;
- páteře páteře.
V souladu se získanými údaji vypracuje lékař léčebný režim a následné diagnostické postupy sledující průběh procesu.
Účinná udržovací terapie
 Bohužel stále neexistují žádná účinná léčiva pro leukoencefalopatii . Žádný z typů nemoci postupně postupuje a nebude možné tento proces úplně zastavit.
Bohužel stále neexistují žádná účinná léčiva pro leukoencefalopatii . Žádný z typů nemoci postupně postupuje a nebude možné tento proces úplně zastavit.
Léčebné kurzy předepsané neurologem jsou navrženy tak, aby udržovaly stav pacienta. Účel této léčby: zpomalení progrese nemoci, vyrovnání komplexu symptomů a obnovení intelektuálních schopností (adaptogeny, trankvilizéry, GCS, angioprotektory atd.). Kromě toho se kortikosteroidy používají k prevenci jakýchkoli zánětlivých procesů a v přítomnosti HIV antiretrovirových činidel.
Samoléčení proti leukoencefalopatii je zakázáno, protože dávky se volí individuálně.
Prognózy a preventivní opatření
Jednou z nejnaléhavějších otázek pro lidi trpící leukoencefalopatií je, kolik pacientů s touto diagnózou žije. Prognózy tohoto onemocnění jsou bohužel zklamáním. Pacienti nejčastěji žijí od jednoho měsíce do dvou let.
Aby se zabránilo výskytu takové patologie, je třeba dodržovat následující doporučení:
- výhradně chráněné sexuální akty (používání kondomů);
- odstranění jakýchkoli stresových faktorů a nadměrného duševního a fyzického stresu;
- žádoucí je stálý sexuální partner;
- obohacení denní stravy o ovoce, zeleninu, příjem vitamínových komplexů;
- vyloučit jakékoli špatné návyky (alkohol, tabák, drogy).
Z leukoencefalopatie neexistují žádná etiotropická léčiva ani specifická profylaxe, avšak při dodržení výše uvedených pravidel můžete výrazně snížit riziko výskytu. Pokud přesto onemocnění nastalo, musíte okamžitě projít diagnózou a okamžitě zahájit průběh udržovací léčby, aby se zlepšila kvalita života a jeho prodloužení.